Pour répondre aux nouvelles directives comme quoi les médecins ne doivent pas travailler plus de 12 heures d'affilée, il a fallu restructurer l'organisation des services à l'ICM et repenser les listes de gardes. Pour cela, plutôt qu'une liste venue d'en haut et autoritaire, il a été demandé aux principaux intéressés (les résidents c'est à dire les internes) de réfléchir quelques mois à tout cela et à proposer une solution. Il en est sorti que dans cet hôpital, les gardes de nuit se font par périodes de trois jours consécutifs, pendant lesquels (jeu des intevalles), il y a quatre journées non travaillées qui entourent ces trois nuits. J'ai donc fait mes trois premières nuits d'affilée. Il m'était déjà arrivé notamment au début de mon internat de cumuler des gardes, mais 3 nuits de suite jamais ... et puis je n'ai pas le même âge, et j'abordais cette nouvelle épreuve avec un peu d'apréhension, surtout sur le plan de la résistance physique. Par ailleurs il y a également des gardes de fin de journée (17h-20h) ou des journées les fins de semaine tant pour les urgences que pour les étages, ainsi que les fins de semaine dans chaque service pour les "tournées" (on aurait dit visites).
Il y a deux résidents de garde par nuit, un pour gérer les étages, un pour les urgences. J'ai donc fait deux nuits à l'étage, puis une nuit à l'urgence. Et finalement ça s'est bien passé. Le tout c'est de réussir à dormir le jour, et on arrive vite à se caler. Je n'ai d'ailleurs ressenti aucune fatigue la troisième nuit avant 5 heures du matin.
L'activité est comme partout, variable. J'ai quand même réussi à récupérer aux urgences un patient au passé pour le moins lourd, en insuffisance cardiaque (+13kg) avec un passé de remplacement valvulaire mitral mécanique, pontages, pacemaker, puis TAVI (remplacement valvulaire aortique percutané) mais qui gardait une insuffisance tricuspide massive ... d'où l'insuffisance cardiaque surtout droite, tout cela avec une fraction d'éjection à 20% et une pancytopénie. Déméler le dossier et refaire l'historique est finalement le plus compliqué dans ces cas là !

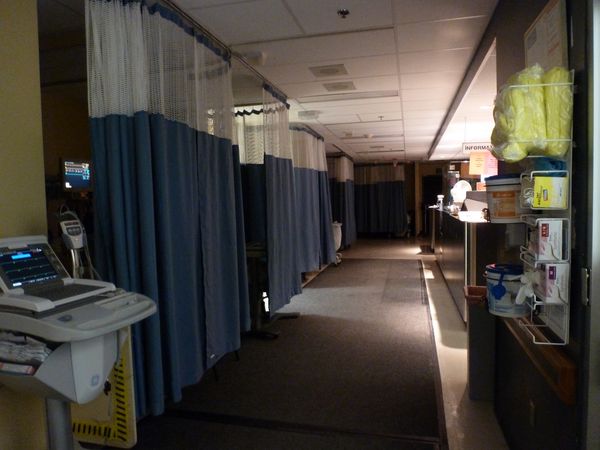
Les urgences étaient pour moi ce qui était le plus nouveau, n'y ayant pas encore travaillé. J'avais déjà un peu décrit un aspect qui semble au premier abord vétuste, avec des lits dans les couloirs, isolés par des rideaux, des salles communes, un ilot central où sont concentrés les scopes, et tout le personnel soignant. Une fois fait abstraction de tout cela, je me rendais vite compte que l'organisation est là aussi au rendez vous. Tout est informatisé, il y a des ordinateurs partout, à chaque lit, chaque bureau, et on y trouve les dossiers antérieurs (les plus vieux restent sur papier), les biologies, radios, échographies (en dynamique), coronarographies, scanners, IRM (toujours en dynamique) ... bref absolument tout. Ca demande un peu d'habitude, on a toujours l'impression au départ de perdre son temps et puis finalement l'adaptation faite, c'est vraiment très utile ! Les patients sont triés au départ par une infirmière assistante, avec un numéro de priorité qui est alors attribué. Passeront en premier les cas définis comme les plus graves. Il y a ensuite un urgentologue, qui va faire le même boulot que chez nous (même si c'est un hopital cardiologique, un patient peut très bien venir pour un sevrage douloureux à la cocaïne comme cette nuit, ou un problème de vésicule biliaire !). Les demandes de consultation de cardiologie sont alors affichées et c'est là que l'on peut intervenir. Evidemment si le patient arrive pour une tempête rythmique ou un infarctus, les premières étapes sont supprimées. L'urgentologue est censé travailler jusqu'à minuit, en fait cette nuit il est parti vers 3 heures du matin ... histoire de finir le travail commencé, et dans la bonne humeur. Dès que ce médecin a quitté, nous intervenons en première ligne. Le matin à 8 heures, rapport de garde avec le patron de la semaine (là aussi ça tourne).
Comme chez nous à Niort où c'est remarquablement organisé, la prise en charge d'un infarctus se fait souvent directement avec l'hémodynamicien qui lui est d'astreinte à domiciile. Par contre, pas de fax d'ECG .. les paramédics n'ont pas encore cela dans les ambulances (qui je le rappelle n'ont pas de médecin, le système de SAMU n'existant pas ici) et ce sont eux qui peuvent prendre la décision de thrombolyser ! Il faut donc faire confiance, j'ai appris à apprécier leur professionalisme.

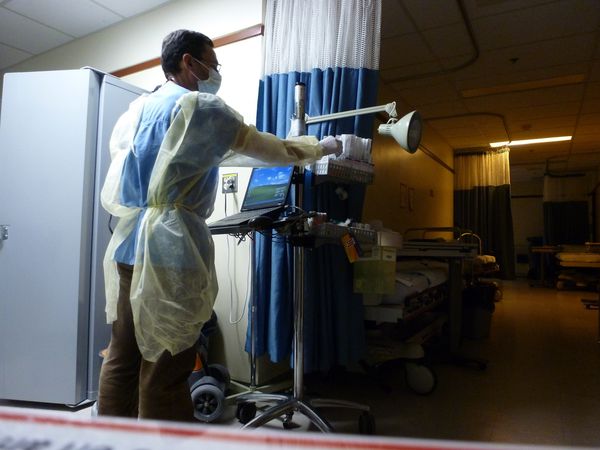
Quelques petites particularités, inhabituelles pour moi, par exemple la prise en charge d'un patient ayant fréquenté un autre hôpital dans les 6 mois précédents (même quelques minutes), il est alors mis en isolement et on doit se couvrir d'une ravissante tenue jaune avec gants, masque, pour aller le voir, sans dossier, sans sthétoscope (il y en a un avec lui) et ce jusqu'à ce que tous les prélèvements bactériologiques qui lui sont faits reviennent (on espère négatifs) : tout cela dans la prévention de contamination par des germes hospitaliers multirésistants. 6 mois, prélèvements dans tous les orifices ... ils ne font pas les choses à moitié les québécois !





/image%2F0562965%2F20140924%2Fob_9122db_capture-d-e-cran-2014-09-23-a-20.png)
/idata%2F5384480%2Fphotos2%2Fsorel.jpg)
/idata%2F5384480%2Fphotos2%2Ficm.jpg)
/idata%2F5384480%2Fphotos%2FP1000465.JPG)
/image%2F0562965%2F20161011%2Fob_f0d838_img-4552.JPG)
/image%2F0562965%2F20160109%2Fob_fe7c46_capture-d-e-cran-2016-01-09-a-10.png)
/image%2F0552893%2F20151019%2Fob_e471e7_20151012-154223-richtone-hdr.jpg)
/image%2F0562965%2F20150315%2Fob_c1b2b3_p1050884.JPG)